HPV de alto risco pode causar alterações celulares que levam ao câncer do ânus, enquanto o HPV de baixo risco geralmente provoca verrugas benignas, sendo ambos diagnosticados por exames específicos e prevenidos com vacinação e métodos seguros.
Você sabe diferenciar o HPV de alto risco vs baixo risco: qual a diferença prática? Essa pergunta é crucial para entender os riscos associados ao vírus e suas consequências para a saúde. Vamos explorar juntos como essas diferenças aparecem no dia a dia e o que isso significa para você.
Conteúdo
- 1 O que caracteriza o HPV de alto risco
- 2 Principais tipos de HPV de baixo risco
- 3 Como o HPV de alto risco afeta o corpo
- 4 Sintomas comuns do HPV de baixo risco
- 5 Métodos de diagnóstico do HPV
- 6 Tratamentos para HPV de alto risco e baixo risco
- 7 Prevenção eficaz contra o HPV
- 8 Quando procurar um médico especialista
- 9 Entendendo as diferenças e cuidando da saúde
- 10 FAQ – Perguntas frequentes sobre HPV de alto risco e baixo risco
O que caracteriza o HPV de alto risco
O HPV de alto risco é caracterizado por tipos específicos do vírus que possuem maior potencial de causar alterações celulares que podem evoluir para câncer, especialmente no colo do útero. Entre os tipos mais comuns nesse grupo, destacam-se o HPV 16 e 18, responsáveis pela maioria dos casos de câncer cervical no mundo.
Esses vírus têm a capacidade de integrar seu material genético ao DNA das células humanas, interferindo no ciclo normal de crescimento celular. Isso pode provocar alterações nas células que, se não identificadas e tratadas, podem avançar para lesões pré-cancerosas ou câncer invasivo.
Principais características do HPV de alto risco
- Capacidade oncogênica: alta capacidade de causar câncer.
- Persistência: costuma permanecer no organismo por longos períodos.
- Assintomático: geralmente não provoca sintomas visíveis nos estágios iniciais.
- Risco aumentado: está associado a câncer de colo do útero, orofaringe, ânus e outros.
Por isso, a detecção precoce por meio de exames periódicos é fundamental para o controle e tratamento eficaz do HPV de alto risco. A vacinação também é uma estratégia importante para prevenir a infecção pelos tipos mais agressivos.
Principais tipos de HPV de baixo risco
O HPV de baixo risco é composto por tipos do vírus que geralmente causam lesões benignas, como verrugas genitais, mas não estão associados a doenças graves como o câncer. Os tipos mais comuns neste grupo incluem HPV 6 e HPV 11, responsáveis por cerca de 90% das verrugas genitais.
Esses tipos de HPV tendem a permanecer na superfície da pele ou das mucosas e raramente causam alterações celulares profundas. As verrugas causadas pelo HPV de baixo risco podem aparecer em regiões genitais, anais, ou até mesmo na boca e garganta, causando desconforto, mas normalmente não representam perigo maior.
Características dos tipos de baixo risco mais comuns
- HPV 6: associado a verrugas genitais benignas, geralmente tratáveis e sem risco de evolução para câncer.
- HPV 11: também causa verrugas genitais e, em casos raros, pode estar ligado à laringotraqueobronquite papilomatosa recidivante, uma condição que provoca crescimento de verrugas na laringe.
O reconhecimento desses tipos ajuda profissionais de saúde a orientar pacientes sobre o diagnóstico e tratamento adequado, além de destacar a importância da vacinação para prevenir tanto o HPV de baixo quanto de alto risco.
Como o HPV de alto risco afeta o corpo
O HPV de alto risco pode afetar o corpo principalmente por meio da infecção persistente nas células epiteliais, principalmente do colo do útero, mas também em outras áreas como a orofaringe e o ânus. Quando o vírus permanece no organismo por longos períodos, ele pode causar alterações genéticas nas células, levando a lesões pré-cancerosas.
Essas alterações ocorrem porque o vírus insere seu DNA nas células do hospedeiro, interferindo em processos básicos como o controle do ciclo celular e a apoptose, que é a morte natural das células defeituosas. Com essa interferência, as células infectadas podem crescer de forma descontrolada.
Impactos no organismo causados pelo HPV de alto risco
- Alterações celulares: modificações que podem levar ao desenvolvimento de lesões malignas.
- Lesões precursoras de câncer: detectadas em exames como o Papanicolau.
- Câncer: em estágios avançados, especialmente no colo do útero, mas também em outras regiões.
- Ausência de sintomas iniciais: dificultando o diagnóstico precoce.
Por isso, o HPV de alto risco merece atenção especial na prevenção e no acompanhamento médico, para evitar a progressão dessas alterações e garantir a saúde do paciente.
Sintomas comuns do HPV de baixo risco
O HPV de baixo risco geralmente apresenta sintomas leves e localizados, sendo a manifestação mais comum as verrugas genitais. Essas verrugas aparecem na pele ou nas mucosas da região genital e anal, podendo variar em tamanho e formato, como pequenas protuberâncias ou agrupamentos semelhantes a couve-flor.
Principais sintomas do HPV de baixo risco
- Verrugas genitais: manchas ou lesões elevadas, que podem causar coceira ou desconforto.
- Irritação e ardência: em casos de lesões mais extensas, pode haver sensação de incômodo na região afetada.
- Lesões na garganta ou boca: raramente, o HPV de baixo risco pode causar verrugas na cavidade oral, especialmente em pessoas que tiveram contato com o vírus via contato íntimo oral.
- Ausência de sintomas: muitas vezes, o vírus pode estar presente sem causar qualquer sinal visível.
Embora os sintomas sejam geralmente benignos, o diagnóstico precoce é importante para evitar a propagação do vírus e o desconforto causado pelas lesões. O tratamento das verrugas pode incluir medicamentos tópicos ou procedimentos realizados por profissionais de saúde.
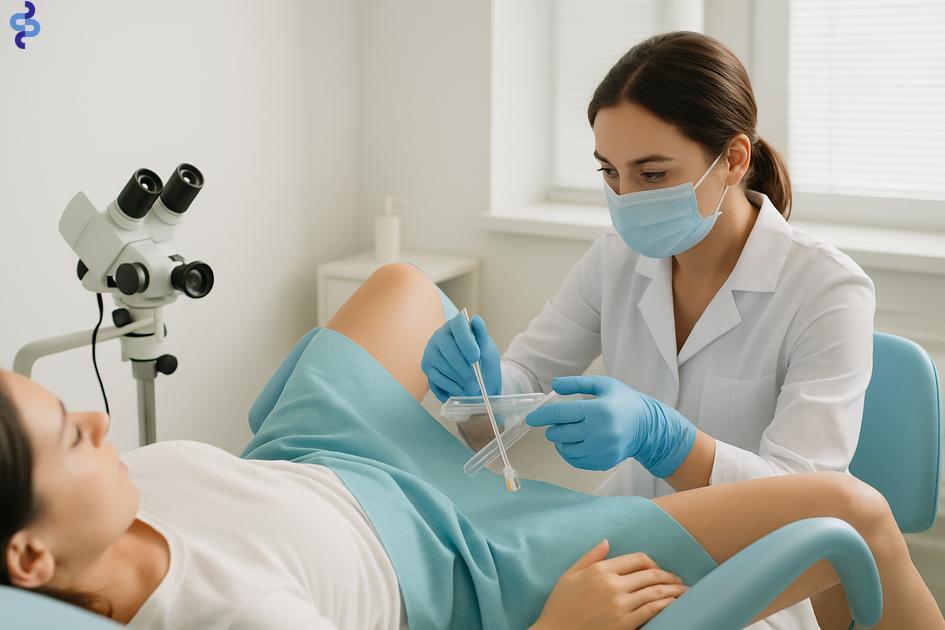
Métodos de diagnóstico do HPV
O diagnóstico do HPV é fundamental para identificar a presença do vírus e determinar se ele é de alto ou baixo risco. Diversos métodos são utilizados para detectar o HPV, cada um com indicações específicas conforme o quadro clínico e a região afetada.
Principais métodos para diagnóstico do HPV
- Exame Papanicolau (citologia cervical): permite identificar alterações celulares causadas pelo HPV no colo do útero, sendo um exame preventivo essencial para mulheres.
- Teste de HPV (DNA do HPV): detecta a presença do material genético do vírus e pode identificar os tipos de alto e baixo risco, podendo ser realizado em conjunto com o Papanicolau.
- Colposcopia: procedimento que utiliza um aparelho com lente de aumento para observar detalhadamente o colo do útero, vagina e vulva, facilitando a visualização de lesões causadas pelo HPV.
- Biópsia: retirada de um pequeno fragmento da lesão para análise histopatológica, fundamental para confirmar a gravidade da alteração celular.
- Exames clínicos para verrugas: avaliação visual das lesões causadas pelo HPV de baixo risco, como verrugas genitais, geralmente feitos por profissional da saúde.
A escolha do método diagnóstico dependerá da avaliação médica e dos sintomas apresentados pelo paciente. A detecção precoce está diretamente ligada ao sucesso no tratamento e prevenção de complicações.
Tratamentos para HPV de alto risco e baixo risco
Os tratamentos para HPV variam conforme o tipo do vírus, a gravidade das lesões e o risco associado. Enquanto o HPV de baixo risco costuma causar verrugas que são tratadas localmente, o HPV de alto risco demanda acompanhamento rigoroso para prevenir possíveis evoluções para câncer.
Tratamento do HPV de baixo risco
- Remoção de verrugas: pode ser feita por meio de crioterapia, eletrocauterização, laser ou aplicação de medicamentos tópicos que promovem a cicatrização.
- Medicação tópica: cremes ou soluções aplicados diretamente nas lesões para estimular a resposta imunológica e eliminar as verrugas.
- Acompanhamento clínico: importante para monitorar recidivas, pois as verrugas podem reaparecer mesmo após o tratamento.
Tratamento do HPV de alto risco
- Monitoramento constante: exames regulares, como Papanicolau e colposcopia, para identificar lesões pré-cancerosas.
- Tratamento de lesões: remoção cirúrgica, cauterização ou laser para eliminar lesões suspeitas.
- Em casos avançados: tratamentos oncológicos específicos, que podem incluir cirurgia, radioterapia ou quimioterapia, dependendo da gravidade.
Vacinação é uma das principais formas de prevenção e pode reduzir significativamente os casos de infecção pelos tipos mais comuns de HPV, tanto de alto quanto de baixo risco. Independentemente do tipo, o acompanhamento médico é essencial para garantir a saúde e prevenir complicações.
Prevenção eficaz contra o HPV
A prevenção eficaz contra o HPV envolve uma combinação de estratégias que reduzem a chance de infecção e suas possíveis complicações, tanto para o HPV de alto quanto de baixo risco.
Vacinação
A vacina contra o HPV é a principal forma de prevenção. Ela protege contra os tipos mais comuns e perigosos do vírus, incluindo os que causam câncer cervical e verrugas genitais. É recomendada para crianças, adolescentes e jovens adultos antes do início da vida sexual.
Uso de preservativos
O uso correto e consistente do preservativo durante as relações sexuais reduz significativamente o risco de transmissão do HPV, embora não elimine completamente, pois o vírus pode infectar áreas não cobertas pelo preservativo.
Relacionamento sexual seguro
Manter um número reduzido de parceiros sexuais e evitar relações com pessoas diagnosticadas com HPV ativo ajuda a diminuir a exposição ao vírus.
Exames periódicos
Mulheres devem realizar regularmente o exame Papanicolau e, se indicado, testes de HPV, para detectar alterações precoces e iniciar o tratamento quando necessário.
Higiene pessoal adequada
Cuidados com a higiene íntima, evitando produtos irritantes e mantendo a área limpa e seca, auxiliam na prevenção de infecções.
Informação e conscientização são essenciais para o combate ao HPV. Conhecer os riscos, os modos de transmissão e as formas de prevenção ajuda a tomar decisões mais seguras e responsáveis.
Quando procurar um médico especialista
Procurar um médico especialista é fundamental quando há suspeita ou confirmação da infecção pelo HPV de alto risco ou baixo risco. O acompanhamento médico adequado ajuda a prevenir complicações e garantir tratamento eficaz.
Situações que indicam a necessidade de buscar um especialista
- Presença de verrugas genitais ou lesões suspeitas: mesmo que sejam comuns no HPV de baixo risco, merecem avaliação para tratamento correto.
- Exames alterados no Papanicolau: alterações cervicais podem indicar a presença de HPV de alto risco e requerem investigação detalhada.
- Detecção do DNA do HPV de alto risco: é importante consultar um ginecologista ou especialista para orientações e acompanhamento.
- Sintomas atípicos: dor, sangramentos incomuns, ou lesões que não cicatrizam merecem avaliação imediata.
- Prevenção e vacinação: orientações adequadas sobre a vacinação e prevenção indicam consulta a um profissional.
Especialistas como ginecologistas, dermatologistas e infectologistas são os profissionais indicados para realizar diagnóstico, tratamento e acompanhamento do HPV. A busca por atendimento rápido pode evitar a evolução para complicações mais graves.
Entendendo as diferenças e cuidando da saúde
Compreender a diferença prática entre o HPV de alto risco e baixo risco é essencial para tomar decisões conscientes sobre prevenção, diagnóstico e tratamento.
Manter acompanhamento médico regular, realizar exames preventivos e adotar medidas eficazes de prevenção, como a vacinação, são passos fundamentais para proteger sua saúde.
Informar-se sobre o vírus e buscar ajuda especializada diante de qualquer sinal ou suspeita pode evitar complicações graves e garantir maior tranquilidade no seu dia a dia.
FAQ – Perguntas frequentes sobre HPV de alto risco e baixo risco
O que diferencia o HPV de alto risco do de baixo risco?
O HPV de alto risco pode causar alterações celulares que levam ao câncer, enquanto o HPV de baixo risco geralmente provoca verrugas benignas sem risco de câncer.
Quais são os sintomas do HPV de baixo risco?
Os sintomas mais comuns são verrugas genitais, que podem causar coceira ou desconforto, mas muitas vezes o vírus não apresenta sintomas visíveis.
Como é feito o diagnóstico do HPV?
O diagnóstico inclui exames como Papanicolau, teste de DNA do HPV, colposcopia e, em alguns casos, biópsia para avaliar lesões.
Quais tratamentos estão disponíveis para o HPV?
O tratamento do HPV de baixo risco inclui remoção de verrugas e medicamentos tópicos, enquanto o HPV de alto risco requer acompanhamento e tratamento de lesões para evitar câncer.
Como prevenir a infecção pelo HPV?
A vacinação, o uso de preservativos, a manutenção de relações sexuais seguras e exames regulares são as principais formas de prevenção.
Quando devo procurar um médico especialista?
Procure um especialista ao notar verrugas, alterações no exame Papanicolau, sintomas incomuns ou para orientação sobre prevenção e tratamento do HPV.